¿Qué es la AMENORREA?
La amenorrea es la ausencia temporal o permanente de la menstruación.
Clasificación de las diferentes tipos de amenorrea.
De tipo fisiológico:
Ausencia de menstruación que tiene lugar en los siguientes estados:
- Ausencia de regla natural antes de la menarquia (primera menstruación).
- En el embarazo. Estado vital de ausencia de regla.
Amenorrea durante la lactancia:
Puede existir una amenorrea de duración variable y de origen hipotálamo-hipofisiario por efecto del aumento de la prolactina (hormona de la lactancia), la cual, disminuye la producción de gonadotropinas y con ello una ausencia en la maduración de los folículos ováricos, en la producción de hormonas sexuales y en el desarrollo del endometrio.
Amenorrea en la menopausia:
Al declinar la función del ovario y/o al cese de su secreción hormonal rítmica. Edad de inicio habitual entre los 48-55 años.
De tipo primario:
Ausencia de la aparición de la menarquia (primera menstruación) cumplidos los 16 años de edad y en presencia de un normal desarrollo pondo-estatural, así como ausencia de los caracteres secundarios que preceden en más de un año a la aparición de la menarquia.
De tipo secundario:
Ausencia de menstruación (al menos de tres ciclos consecutivos) en mujeres que nunca hayan experimentado alteraciones previas en su ciclo menstrual o por un periodo de 6-9 meses en mujeres que ya hayan experimentado algunos ciclos irregulares (oligomenorrea).
¿Cuáles son las causas de la amenorrea?. Fisiopatología.
Es de causa multifactorial por alteración en cualquiera de los eslabones que regulan la función menstrual:
- Sistema Nervioso Central.
- Eje hipotálamo-hipofisiario-gonadal (hipotálamo, hipófisis y/u ovarios).
- Útero.
- Causas externas a los órganos sexuales pero que repercuten en su buen funcionamiento.
Teniendo en cuenta el origen qué causa la amenorrea, podemos clasificarla de la siguiente forma:
Producidas por anomalías morfológicas y genéticas del aparato genital: causa principal de las amenorreas primarias.
- Imperforación del himen: Es poco frecuente y suele acompañarse de genitales internos normales. Se considera una falsa amenorra primaria, ya que, sí existe menstruación, pero ésta queda retenida en la vagina (hematocolpos), en útero (hematómetra) o trompas (hematosalpinx).
- Septo vaginal transverso: Clínicamente igual que el himen imperforado, pero de mayor dificultad en su diagnóstico.
- Agenesia total/parcial de la vagina: Es un trastorno poco frecuente que se presenta cuando la vagina no se desarrolla y el útero solamente puede desarrollarse en forma parcial o no se desarrolla. Esta afección está presente antes del nacimiento y también puede estar asociada con anomalías renales, cardíacas o esqueléticas. La afección también se denomina «aplasia mulleriana» o «síndrome de Mayer-Rokitansky-Kuster-Hauser».
- Feminización testicular: Es una forma de intersexualidad o seudohermafroditismo masculino, con vagina ciega sin continuidad con el útero que suele ser ausente o rudimentario. Las gónadas son testículos bien conformados con niveles de testosterona similares a los del hombre. Presencia de desarrollo de caracteres sexuales secundarios femeninos.
- Seudohermafroditismo femenino: En su forma más frecuente constituye el síndrome adrenogenital, originado por un déficit den la enzima 21-alfa-hidroxilasa de la glándula suprarrenal produciendo un fallo en la síntesis de cortisol. El déficit de cortisol, dará lugar a un aumento de las hormonas androgénicas.
- Disgenesia gonadal: Genitales externos de aspecto infantil y ausencia de células germinales (folículos) gonadales (ovarios) por hipoplasia en genitales internos. Se caracteriza pr niveles de gonadotropinas elevados.
De origen uterino.
Producidas por la destrucción irreversible del endometrio (capa más profunda del útero, donde se produce la implantación y desarrollo gestacional) o cuello uterino. Puede producirse por efectos de la radiación, legrados enérgicos, cauterización, infecciones, conizaciones… Dando lugar a adherencias de tejido totales o parciales.
De origen ovárico.
Causa principal de las amenorreas secundarias, producidas por:
- Insuficiencia ovárica primaria o fallo ovárico prematuro: declive precoz de la dotación folicular ovárica y/o de su funcionamiento, conocida también por menopausia precoz (< a los 40 años de edad). Se pueden diferencias dos grandes grupos principales:
- Insuficiencia ovárica precoz con dotación folicular: en ella encontramos un número normal de folículos, pero con funcionalidad alterada debido a:
- Síndrome de resistencia ovárica a las gonadotropinas (síndrome de Savage): los folículos son insensibles a las gonadotropinas.
- Ooforitis autoinmune: Trastorno autoinmune que produce anticuerpos circulantes contra estructuras del ovario.
- Insuficiencia ovárica precoz con depleción de la dotación folicular:
- Alteraciones cromosómicas
- Tumores ováricos
- Síndrome de Ovario Poliquístico o Síndrome de Stein-Leventhal.
De origen hipofisiario.
- Tumores hipofisiarios: Los tumores más frecuentes que causan amenorrea suelen ser benignos (el adenoma secretor de prolactina, es el más habitual).
- Síndrome de la silla turca vacía: Debido a una alteración congénita de la silla turca.
De origen hipotalámico.
Se definen por exclusión como aquellos tipos de amenorrea que se aprecia pérdida menstrual después de la estimulación con estrógenos y gestágenos. Se debe a una pérdida de la secreción pulsátil de GnRH (hormona liberadora de gonadotropinas) por debajo de los niveles normales.
- Alteraciones genéticas/congénitas.
- Debido a trastornos psíquicos y estrés prolongado: se acciona la hormona liberadora de corticotropina (CRH), inhibiendo la secreción de gonadotropinas.
- Por desnutrición: una pérdida de peso rápida por debajo del 15% del peso habitual disminuye la secreción de GnRH y produciendo un déficit hormonal en el eje Hipofisiario-gonadal.
- A causa de ejercicio excesivo: provocando estrés continuado y pérdida de masa grasa por debajo de niveles críticos.
- Por deficiencia de la leptina.
- Lesiones de origen neoplásico o no.
- Yatrogénica: aquella que se produce por la toma de terapia con anticonceptivos.
De origen suprarrenal y tiroideas.
- Hiperplasia suprarrenal congénita: Hiperfunción adrenal que dará lugar al aumento de producción de andrógenos suprarrenales.
- Enfermedad de Addison: Por hipofunción adrenal.
- Alteraciones de la tiroides: Tanto por hiper como por hipofunción.
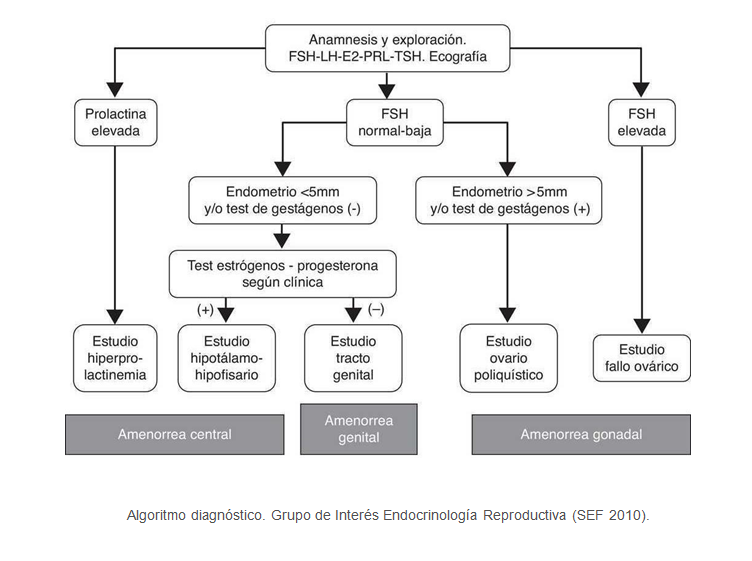
¿Cómo se diagnostica la amenorrea?
El diagnóstico de la amenorrea puede resultar difícil, ya que la causa productora del trastorno puede tener su origen en diferentes localizaciones tal y como hemos explicado anteriormente.
El estudio de la AMENORREA requiere:
- Anamnesis detallada.
- Exploración general.
- Exploración ginecológica completa.
- Exploraciones complementarias: analíticas y estudios de imagen.
¿Cuáles son los síntomas habituales de la AMENORREA?
- El principal síntoma es la ausencia de menstruación. Pero existen otros síntomas a los que se debe prestar especial atención.
- Retraso de la pubertad.
- Desarrollo de características masculinas, como exceso de vello corporal, voz más grave y aumento de tamaño muscular.
- Problemas de visión.
- Sentido del olfato alterado.
- Aparición espontánea de una secreción del pezón de aspecto lechoso.
- Cambio significativo en el peso.
¿Cómo se trata la AMENORREA?. Tratamiento Integrativo.
Es importante tener en cuenta que la amenorrea es solo un síntoma de una enfermedad subyacente. Es muy importante encontrar el origen de la amenorrea para poderla tratar adecuadamente.
Tendremos un gran margen de participación en terapia integrativa, en aquellas AMENORREAS funcionales las cuales no están asociadas a patología subyacente y en las que el estilo de vida y hábitos saludables, nos pueden ayudar a un margen de mejora importante.
Alimentación recomendable.
Teniendo en cuenta que la amenorrea puede ser causada por déficit nutricional, pérdida de peso rápida, bajo porcentaje graso, síndrome de ovario poliquístico, hipotiroidismo… realizaremos un abordaje nutricional adaptado a las necesidades personales de cada persona.
Se llevará a cabo un estudio antropométrico y se elaborará un plan dietético-nutricional guiado con el objetivo de corregir aquellas conductas que puedan estar afectando negativamente el estado nutricional de la persona, normalizar el índice de Masa Corporal (IMC) y sus niveles de grasa corporal, evitar la desmineralización ósea y actuar sobre factores metabólicos de impacto directo teniendo en cuenta el origen de la amenorrea ( como por ejemplo el abordaje sobre la resistencia a la insulina en Síndrome de ovario Poliquístico).
Una alimentación equilibrada en la que no se excluya ningún macronutriente principal de la dieta y rica en micronutrientes específicos será clave para mantener un estado óptimo nutricional.
Complementación con ortomolecular y fitoterapia.
Teniendo en cuenta la causa de la amenorrea y sus valores analíticos, podremos llevar a cabo un abordaje de complementación adaptado a las necesidades de la persona.
Es por ello que el tratamiento de complementación nutricional de estas condiciones es tan diferente como su etiología, pudiendo enfocar la terapia a reforzar el sistema óseo facilitando la fijación y absorción del calcio; Aportando ácidos grasos que nos ayuden en la formación y síntesis de hormonas; Buscando un equilibrio en la relación zinc/cobre que interfiere positivamente en el buen funcionamiento del eje hipotálamo-hipofisiario-gonadal; etc…
No obstante, la Terapia Ortomolecular entiende que, de forma generalizada, la AMENORREA y sus alteraciones hormonales, dará lugar a problemas de gestión enzimática a nivel hepático, interfiriendo en los procesos de metilación.
La metilación forma parte de la segunda fase de la detoxificación hepática, cuando los metabolitos tóxicos generados en la primera fase de detoxificación deben ser preparados para su eliminación a través de la orina o el sudor. Podemos estimular la gestión del hígado mediante:
- Aminoácidos azufrados: metionina, cisteína y taurina.
- Drenadores hepáticos
- Vitaminas Complex B.
Práctica del ejercicio físico.
La práctica de ejercicio se deberá adaptar al origen de la amenorrea. Se llevará a cabo un trabajo integral por parte del preparador físico, nutricionista integrativa y médico para regular el entrenamiento, la ingesta calórica y promover un estilo de vida saludable que se adecue a las necesidades de la paciente y tenga impacto directo en la mejora de su estado de salud.
Gestión emocional.
El estrés activa una vía hormonal en el cuerpo llamada eje hipotalámico-pituitaria- suprarrenal (HPS). La activación del eje HPS está asociada con el aumento de los niveles de cortisol y de la hormona liberadora de corticotropina (HLC). El eje HPS, el cortisol y el HLC ayudan a controlar la respuesta al estrés en el cuerpo. La liberación de HCL y cortisol puede suprimir los niveles normales de las hormonas reproductivas, lo que puede llevar a una ovulación anormal.
Poner en práctica técnicas de gestión emocional nos ayudaran a bajar los niveles de cortisol y reestablecer fácilmente la regulación de nuestros ciclos menstruales.
Espero que toda esta información te haya sido útil. Si tu doctor/a te ha diagnosticado amenorrea, estoy segura que las pautas indicadas en este artículo te serán de gran ayuda. Igualmente me pongo a tu disposición para cualquier duda que puedas tener. En el caso que decidas tomar acción con apoyo profesional, te dejo más información aquí.